Informationen zu Pankreaskarzinom
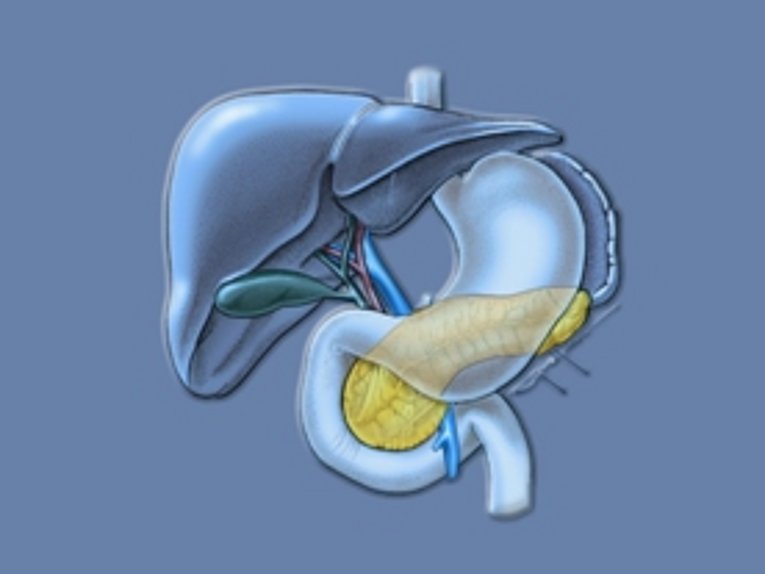
Das Pankreaskarzinom ist eine bösartige Tumorerkrankung der Bauchspeicheldrüse.
Der Tumor tritt bevorzugt (60 bis 70%) im Pankreaskopf auf. Es kommt häufig zu einer Verengung der durch die Bauchspeicheldrüse verlaufenden Strecke des Gallengangs, häufig auch zu einer Einengung des Pankreas-Ausführungsgangs. Der Tumor kann in die Wand des Zwölffingerdarmes einwachsen, weiterhin auf wichtige Gefäßstrukturen übergreifen. Die Feststellung dieser Beteiligungen ist für das weitere therapeutische Prozedere von größter Wichtigkeit.
Leitbild
Das Ziel ist eine umfassende ganzheitliche Therapie
Das Adenokarzinom (genauer: duktales Adenokarzinom des Pankreas) mit seinen Varianten ist der bei weitem häufigste bösartige Tumor der Bauchspeicheldrüse (ca. 95% aller malignen Pankreastumoren). Die Häufigkeit der Auftretens (Inzidenz) liegt bei 10 Neuerkrankungen pro 100.000 Einwohner und Jahr. Es handelt sich damit um den dritthäufigsten Tumor des Verdauungstrakts. Unter den Krebserkrankungen in Deutschland steht das Pankreaskarzinom mit etwa 3 % an der 12. Stelle. Unter den Krebstodesfällen belegt es wegen seiner hohen Sterblichkeit (Letalität) in Europa je nach Land sogar den Platz 5.
Die Prognose der Pankreaskarzinome ist schlecht. Nur 10 bis 15 % der Tumoren sind zum Zeitpunkt der Diagnose noch operabel. Neueren Untersuchungen zufolge liegt die Fünf-Jahres-Überlebensrate nach einem solchen, in kurativer Absicht durchgeführten Eingriff je nach Zentrum zwischen 3 und 25 Prozent; interdisziplinäre multimodulare Therapieverfahren verfolgen dieses Ziel.
Erkrankung
Bauchspeicheldrüsenkrebs (Pankreaskarzinom)
Das Pankreaskarzinom ist eine bösartige Tumorerkrankung der Bauchspeicheldrüse.
Der Tumor tritt bevorzugt (60 bis 70%) im Pankreaskopf auf. Es kommt häufig zu einer Verengung der durch die Bauchspeicheldrüse verlaufenden Strecke des Gallengangs, häufig auch zu einer Einengung des Pankreas-Ausführungsgangs. Der Tumor kann in die Wand des Zwölffingerdarmes einwachsen, weiterhin auf wichtige Gefäßstrukturen übergreifen. Die Feststellung dieser Beteiligungen ist für das weitere therapeutische Prozedere von größter Wichtigkeit.
Heilbarkeit von Bauchspeicheldrüsenkrebs
Das Pankreaskarzinom ist ein Karzinom mit einer sehr schlechten Prognose. Bei bestimmten Tumortypen (sog. Endokrinen Karzinomen u.ä.) ist die Prognose jedoch besser. Die einzige Aussicht auf Heilung ist nach wie vor die chirurgische Therapie. In den letzten Jahren haben sich im Rahmen multimodaler Therapien (Bestrahlung und Chemotherapie vor der Operation) neue Aspekte für eine Verbesserung der chirurgischen Ergebnisse und des Langzeitüberlebens ergeben.
Bauchspeicheldrüsenkrebs ist meist nur in den frühen Stadien "heilbar". Die Heilungschancen hängt somit sehr davon ab, in welchem Stadium der Tumor diagnostiziert wird. Je früher die Erkrankung erkannt wird, desto besser die Heilungschancen und desto höher die Überlebenswahrscheinlichkeit.
Das Pankreaszentrum bietet eine ganzheitliche Versorgung von Patienten an, die jedes Stadium der Diagnostik, Therapie und Nachsorge beinhaltet.
Diese ist nur durch ein Netzwerk von Spezialisten unterschiedlicher medizinischer und pflegerischer Fachrichtungen möglich, in denen die Fachrichtungen ihre Arbeitsweise gegenseitig auf die Bedürfnisse einer optimalen Patientenversorgung ausrichten.
Wesentlicher Bestandteil des Pankreaszentrums ist eine enge sektorübergreifende Kooperation zwischen den Hauptbehandlungspartnern: Viszeralchirurgie, Gastroenterologie, Strahlentherapie, Radiologie, Pathologie, Hämatoonkologie, Humangenetik.
Flankierend sind Ernährungstherapie, psychoonkologischen Beratung, Selbsthilfegruppen und Hospize angebunden. Jeder Krankheitsfall wird fachübergreifend von den Therapie-Spezialisten besprochen und in einer gemeinsamen Strategie mit dem Ziel der Heilung bzw. der Erhaltung und der Verbesserung der Lebensqualität nach der besten heute zur Verfügung stehenden Qualität behandelt.
Symptome, die auf die Erkrankung hindeuten können
Klinische Beschwerden treten meist erst zu einem relativ fortgeschrittenen Erkrankungszeitpunkt auf und sind eher unspezifisch. Neben einem diffusen Oberbauchschmerz ist das häufigste Symptom der schmerzlose Ikterus (Gelbsucht). Er stellt auch ein Warnsignal für eine zügige Diagnostik dar.
Das Leitsymptom des Pankreaskopfkarzinoms ist somit der stetig zunehmende schmerzlose (d.h. nicht von Koliken begleitete) Ikterus (Gelbsucht), der durch die Verengung des Gallengangs verursacht wird. Im Gegensatz zum Karzinom in der Papilla duodeni major (der Mündung des Gallengangs) ist die Gelbsucht jedoch kein Frühsymptom.
Weitere häufige, aber uncharakteristische Symptome sind Gewichtsverlust und in den Rücken ausstrahlende Bauchschmerzen. Der Verschluss des Bauchspeicheldrüsengangs durch den Tumor führt zu einer Entzündung, die die Drüsenfunktion beeinträchtigt und zu Verdauungsbeschwerden, Gewichtsverlust und Diabetes führen kann.
In frühen Krebsstadien kann Heilung erreicht werden. Das heißt: Warnzeichen sollten unbedingt ernst genommen und Anlass für weiterführende Untersuchungen sein.
Risikofaktoren für das Entstehen eines Pankreaskarzinoms
Auch wenn die Ursachen, die zur Entstehung von Pankreaskrebs führen, ungeklärt sind, so weiß man von Faktoren, die das Risiko des Auftretens der Krankheit steigern.
Risikofaktoren sind:
Zu den bekannten Risikofaktoren des Pankreaskarzinoms sind, neben einer seltenen familiären Veranlagung, vor allem das Rauchen alleine oder in Kombination mit Alkoholabusus und die chronische Entzündung der Bauchspeicheldrüse zu nennen.
Vorsorgeuntersuchungen
Eine Vorsorgeuntersuchung im eigentlichen Sinne gibt es für das Pankreaskarzinom nicht. Lediglich bei Familien mit bekanntem, vererbbarem Risiko ist eine regelmäßige Untersuchung mit Ultraschall und ggf. mit Hilfe der Computertomographie sinnvoll.
Bei Patienten mit einer chronischen Pankreatitis sollte im Zweifel, bei unklarem Befund eine operative Klärung erfolgen.
Diagnostik
Neben der klinischen Untersuchung und der Laboruntersuchung mit Leber- und Pankreaswerten sollten die Tumormarker CEA (carcino-embryonales antigen) und CA 19-9, die vor allem für den Therapieverlauf eine Rolle spielen, bestimmt werden. Bei der Bildgebung ist die Computertomographie, die MRCP (kernspintomographische Darstellung des Gallengangssystems) und die ERCP etabliert und für die weitere Festlegung der Therapie bedeutsam. Zusätzlich dient die Endosonographie zu genauen Größen- und Infiltrationsbestimmung. Eine Biopsie kann im positiven Fall das weitere Vorgehen vor allem im Hinblick auf eine Vorbehandlung mit Chemotherapie und Bestrahlung beeinflussen.
Stadien-Einteilung des Pankreaskarzinoms
Man unterscheidet vor allem 2 große Subgruppen, das duktale Adenokarzinom und die neuroendokrinen Tumoren. Sowohl Entstehung als auch Krankheitsverlauf sind vollkommen unterschiedlich, wobei die Adenokarzinome die wichtigere Gruppe bilden.
Die Einteilung der bösartigen Tumoren erfolgt nach der TNM-Klassifikation (T = Tumorgröße, N= Lymphknotenbefall, M= Fernmetastasen) der UICC. Je nach Stadium ergibt sich eine unterschiedliche Überlebensprognose. Daraus leiten sich auch die Empfehlungen für eine Vor- oder Nachbehandlung ab.
Welche Behandlung sinnvoll angebracht ist, richtet sich nach Tumorart und Tumorausbreitung (Stadium). Die Klassifizierung des Tumorstadiums erfolgt unter Einsatz der verschiedenen diagnostischen Methoden und erfasst Tumorgröße, Lymphknotenbefall und Metastasierung. Mitunter kann das genaue Stadium erst durch das bei einer Operation entnommene Gewebe festgelegt werden.
Tumoren der Bauchspeicheldrüse, die operativ entfernt werden können, sollten radikal reseziert werden. Für Tumoren des Pankreaskopfes ist das die s.g. Whipple'sche Resektion, bei der aus Radikalitätsgründen neben dem Pankreaskopf auch der Zwölffingerdarm, das untere Magendrittel und der unteren Gallengang mit Gallenblase entfernt werden.
Operationsinformationen Arzt
Operationsinformationen Patient
Bei Tumoren des Pankreasschwanzes ist neben der Pankreasteilresektion auch eine Milzentfernung notwendig. In seltenen Fällen ist die vollständige Entfernung der Bauchspeicheldrüse erforderlich.
Bei Nachweis eines lokal fortgeschrittenen Tumors, der aber noch auf das Organ und die unmittelbaren Nachbarstrukturen beschränkt ist, ist in einigen Fällen eine Vorbehandlung mit Radiochemotherapie sinnvoll.
Ziel ist es in diesem Fall, den Tumor vor der operativen Therapie zu verkleinern und damit das Ergebnis zu verbessern. Danach wird sich eine weitere Chemotherapie anschließen.
Postoperativ tritt je nach Ausdehnung der Organentfernung eventuell ein insulinpflichtiger Diabetes mellitus auf.
Therapie
Chemotherapie
Die Chemotherapie, die stadienabhängig im Anschluss an einen operativen Eingriff zur Verbesserung der Heilungschancen oder zur Metastasenbehandlung ansteht (ggf. beim Pankreaskrebs in Kombination mit der Strahlentherapie vor einer Operation), zielt mit geeigneten Medikamenten (Zytostatika) auf sich schnell teilende Zellen und damit vor allem auf Tumorgewebe.
Die Therapie kann häufig ambulant erfolgen. In der Regel erhält der Patient je nach Notwendigkeit über einen Zeitraum von einem halben Jahr eine Chemotherapie.
Die Chemotherapie unterstützt den Erfolg der operativen Tumorentfernung und verbessert die Heilungschancen. Bei sehr weit fortgeschrittenem Tumorstadium oder erneuten Tumorabsiedlungen verbessert die Chemotherapie die Lebensqualität und verlängert die Überlebenszeit.
Da auch gesunde Körperzellen sich ständig teilen, kann es bei schnell wachsenden Geweben zu Nebenwirkungen kommen. Haarausfall kommt bei den meisten zur Pankreaskrebstherapie eingesetzten Medikamenten nur selten vor.
Strahlentherapie
In bestimmten Tumorstadien wird in der Regel eine kombinierte Strahlen- und Chemotherapie vor dem chirurgischen Eingriff empfohlen. Ziel ist es in diesem Fall, den Tumor vor der operativen Therapie zu verkleinern und damit das Ergebnis zu verbessern.
Für die Strahlentherapie ist ein genaues und schonendes Vorgehen mit zielgenauer Platzierung der Bestrahlung wesentlich. Für die Planung wird deshalb ein Computertomogramm (CT) benötigt. Im CT wird der Tumor einschließlich Lymphabflussgebiet erfasst und so das Bestrahlungsvolumen und die Bestrahlungsfelder individuell angepasst.
Die Bestrahlung erfolgt in der Regel über mindestens vier Felder in Rückenlage. Bestrahlt wird jeweils wenige Minuten an fünf Tagen pro Woche über einen Zeitraum von fünf bis sechs Wochen. Die Gesamttherapie erfolgt innerhalb festgelegter und etablierter Therapieprotokolle in Absprache mit dem Tumorboard. Eine gleichzeitige lokale Wärmebehandlung (Hyperthermie) kann in einigen Fällen sinnvoll sein.
Nebenwirkungen wie leichtes Unwohlsein können auftreten und werden medikamentös behandelt. Schwerwiegende Nebenwirkungen und Komplikationen sind selten. Der Patienten wird vor der Behandlung ausführlich über Risiken aufklären.
Nach einer mehrwöchigen Pause wird eingeschätzt, ob der Tumor operativ entfernt werden kann. Nach einer Operation erfolgt in der Regel eine weitere Chemotherapie über 4 - 6 Monate.
Sollte in Ausnahmefällen, nach kurativer Entfernung des Tumors, der nicht durch eine Strahlen-Chemotherapie vorbehandelt wurde, ein Befall der angrenzenden Lymphknoten nachgewiesen werden, empfiehlt sich die adjuvante (nach der Operation) Therapie mit Chemotherapie und ggf. Bestrahlung. Auch nach einer adjuvanten Strahlen-Chemotherapie wird die Chemotherapie für 4 Monate fortgesetzt.
Bei fortgeschrittenen Tumoren, insbesondere bei bereits nachweisbaren Tochtergeschwülsten, ist unter Umständen die operative Entfernung des Tumors nicht sinnvoll. Hier greifen alternative Behandlungsverfahren, wie die Chemotherapie zur Wachstumskontrolle des Tumors, sowie so genannte palliative Maßnahmen, die die Gelbsucht und die Nahrungsaufnahme behandeln (endoskopische Stent oder chirurgische Bypassverfahren).
Alle Patienten werden in der täglichen Tumorkonferenz in einem interdisziplinären Kreis von Pathologen, Chirurgen, Onkologen, Gastroenterologen und Strahlentherapeuten besprochen. Somit ist eine individuelle und auf den jeweiligen Patienten speziell zugeschnittene Therapie möglich.
Psychosoziale und psychologische Betreuung
Die Feststellung einer Tumorerkrankung bedeutet eine erhebliche psychische Belastung, mit der nicht jeder Betroffene allein fertig wird. Mancher Patient entwickelt infolge der Diagnose oder der Behandlung so ausgeprägte Reaktionen oder wird so traumatisiert, dass eine professionelle Hilfe durch einen Psychoonkologen erforderlich ist.
Die Psychoonkologie kennt heute gesicherte Möglichkeiten, um Patienten bei der Bewältigung ihrer Tumorerkrankung zu unterstützen und sie dahingehend zu beraten, wie sie die auftretenden Belastungen umgehen können. Die Behandlung dient der Verbesserung des körperlichen und seelischen Befindens sowie der Lebensqualität, der Unterstützung bei der Krankheitsbewältigung und dem Abbau von Angst, Depressivität und Schmerzen.



